-
0 بازدید
-
3:01 ب.ظ
-
0 دیدگاه
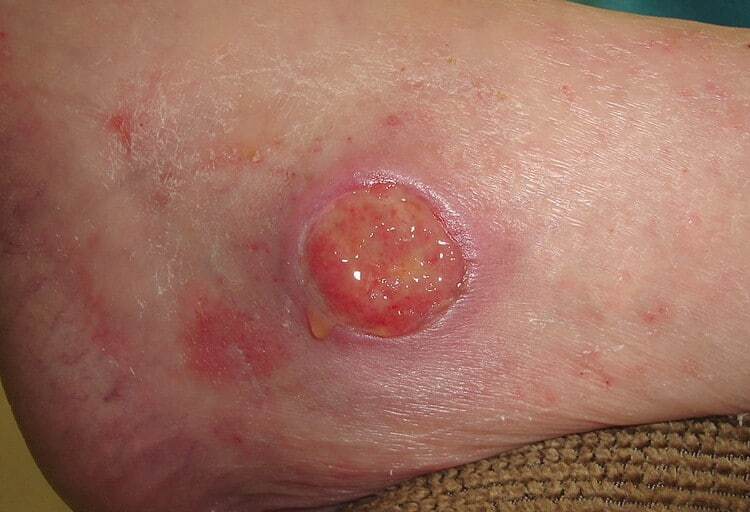
زخم بستر یا زخم فشاری | علائم و روش های درمان
در دنیای امروز که جمعیت سالمندی رو به افزایش است، مشکل زخم بستر به یک چالش بزرگ در حوزه بهداشت و درمان تبدیل شده است. این بیماری نه تنها درد و رنج فیزیکی به همراه دارد بلکه میتواند تأثیرات عمیقی بر کیفیت زندگی و روحیه بیماران بگذارد. این مقاله به شما آگاهیهای لازم برای شناخت، مدیریت و پیشگیری از زخم بستر را ارائه میدهد. در ادامه، استراتژیهای مؤثری را بررسی میکنیم که با افق دید بالینی و عملی، شما را قادر ساخته تا در خصوص پیشگیری و درمان زخم بستر، انتخابهای آگاهانهای داشته باشید. برای آگاهی از این مفاهیم تا آخر مقاله را مطالعه کنید.
زخم بستر (Bedsore) که به آن زخم فشاری هم گفته میشود که در اثر فشار طولانی مدت به پوست و بافتهای زیرین آن ایجاد میشود. زخم بستر معمولاً در نواحی از بدن ایجاد میشود که پوست نزدیک به استخوان باشد، مثل پاشنه پا، مچ پا، لگن و دنبالچه. این عارضه بیشتر در افرادی ایجاد میشود که به خاطر شرایط پزشکی که دارند قادر به تحرک و تغییر وضعیت نیستند و دائماً مجبور به نشستن روی صندلی یا دراز کشیدن روی تخت هستند.
برای درمان، ابتدا باید فشار از روی ناحیه برداشته شود و پس از آن زخم تمیز و پانسمان میشود. با جابهجایی مرتب فرد، استفاده از تشکها و بالشتکهای مخصوص و مراقبت از پوست، میتوان از این عارضه جلوگیری کرد.
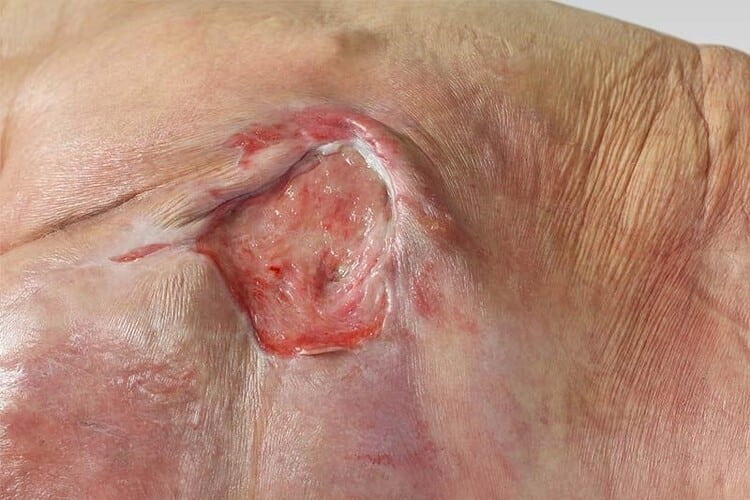
زخم بستر یا زخم فشاری چیست؟
زخم بستر، در واقع آسیب به پوست و بافت نرم است که در طولانی مدت ایجاد میشود. فشار طولانی مدت میتواند باعث کاهش خونرسانی به ناحیه شده که ممکن است منجر به آسیب یا حتی مرگ بافت شود. به طور کلی زخم بستر با تجزیه پوست، بافتهای زیر جلدی و گاهی حتی ساختارهای عمیقتر (تاندونها، ماهیچهها، استخوان) همراه است.
زخمهای بستر به عنوان زخمهای فشاری نیز شناخته میشوند. این بیماری معمولاً در نواحی استخوانی بدن که پوست نازکی دارند ایجاد میشود، مانند دنبالچه، کمر، لگن، مچ پا، آرنج.
علائم زخم بستر یا زخم فشاری
علائم زخم بستر بستگی به محل زخم و میزان پیشرفت آن بستگی دارد و ممکن است شامل موارد زیر باشند:
- تغییر رنگ پوست (معمولاً قرمز، آبی یا بنفش)
- گرم یا خنک بودن پوست در هنگام لمس
- تورم یا التهاب
- درد یا ناراحتی در ناحیه آسیب دیده
- تغییر رنگ پوست بعد از برداشتن فشار
- زخم یا تاول باز که ممکن است دارای ترشحات خونی یا چرکی باشد.
- سفت یا ضخیم شدن پوست
- از بین رفتن پوست یا بافت
اگر آسیب شدیدتر باشد، ممکن است به موارد زیر منجر شود:
- زخم یا تاول باز
- سرایت کردن زخم یا آسیب به بافتها و ساختارهای عمیق تر بدن
- زخم شدن ماهیچهها یا آسیب استخوانی
در موارد شدید زخم بستر علائمی مانند تب و لرز و بیحالی و پارگی پوست و غشا زیر پوست مشاهده میشود.
قرمزی و تغییر رنگ پوست بر روی برجستگیهای استخوانی، تورم موضعی، تاول، گرمی موضعی، وجود تاول یا زخم، درد موضعی، ترشح و تب و لرز از علائم هشدار هستند که در صورت مشاهده توسط بیمار یا همراه وی باید به سرعت به پزشک متخصص مراجعه کنند.
چه اندامهایی در معرض خطر هستند؟
قسمتهای خاصی از بدن به دلیل موقعیت و عملکردشان بیشتر مستعد ابتلا به زخم بستر هستند. شایع ترین نواحی برای ایجاد زخم عبارتند از:
- ساکروم و دنبالچه: اینها نواحی در پایه ستون فقرات هستند که اغلب برای مدت طولانی با سطح تخت یا صندلی در تماس هستند.
- مفصل بین لگن و استخوان ران: استخوانهای لگن بیرون زده و اغلب با سطح تخت یا صندلی در تماس هستند و بیشتر در معرض زخم بستر هستند.
- پاشنه پا: استخوانهای پاشنه معمولاً به شدت در برابر زخم بستر آسیب پذیر هستند، به خصوص در بیمارانی که مدت زمان طولانی را در رختخواب میگذرانند یا قادر به حرکت دادن پاهای خود نیستند.
- آرنج: مفاصل آرنج ممکن است به طور مداوم با سطحی مانند صندلی یا تخت در تماس باشند و به همین دلیل مستعد ابتلا به زخم بستر بشود.
- شانهها: شانهها به ویژه در افرادی که دائماً روی تخت یا ویلچر به سر میبرند، به شدت مستعد زخم فشاری هستند.
علت بروز زخم بستر یا زخم فشاری
زخم بستر زمانی ایجاد میشود که به دلیل فشار، جریان خون به پوست یک ناحیه ضعیف یا مختل میشود. قطع یا کاهش جریان خون به بافت، در عرض کمتر از دو ساعت میتواند باعث آسیب به پوست یا زخم شود. در این حالت سلولهای پوست روی اپیدرم (لایه بیرونی پوست) شروع به مردن میکنند. با از بین رفتن سلولهای مرده، زخم ایجاد میشود.
شیوع زخم در بیمارانی با بیماری حاد که در بخش مراقبتهای ویژه بیمارستان بستری هستند، ۳ تا ۶۹ درصد است. با افزایش سن بیمار و افزایش تعداد روزهای بستری در بیمارستان، احتمال بروز زخم بستر در افراد مسن افزایش مییابد. به طور کلی برخی عوامل احتمال بروز زخم را افزایش میدهند مثل اضافه وزن و یا دیابت. در عین حال برخی موارد نیز به طور مستقیم در ابتلا به زخم تاثیر دارند مثل فشار زیاد به موضع و بستری طولانی مدت در تخت.
فاکتور های داخلی
فاکتورهای خطر به مجموعه عواملی گفته میشود که باعث افزایش احتمال بروز بیماری در فرد میشوند شناخت فاکتورهای خطر در بیماران مبتلا به زخم بسیار مهم است، چرا که فاکتورهای خطر بر روی روند درمان و استراتژی توانبخشی موثر هستند. فاکتور خطر زخم به دو گروه عوامل خطر داخلی و خارجی تقسیم بندی میشوند.
فاکتورهای خطر داخلی برای زخم بستر شامل شرایط فیزیکی و روحی خود بیمار است. کم تحرکی و فلج اندام با کاهش توده عضلانی و بافت نرم اطراف برجستگیهای استخوانی با افزایش نیروی فشار و کشش در آن نواحی خطر بروز زخم را افزایش میدهد. همچنین آتروفی عضلات و کاهش توده عضلانی منجر به کاهش عروق بافتی و افزایش بافت چربی میشود. از طرفی با کاهش توده عضلانی و کاهش تون عضله میزان پاسخ به تحریکات محیطی کاهش یافته و احتمال فشار مداوم بر عضو و عدم واکنش بیمار به فشار بیشتر میشود. در مجموع بیمارانی که دچار آسیبهای نخاعی هستند و یا دچار فلج اندامهای تحتانی شدهاند، بیشتر در معرض ابتلا به زخمهای بستر قرار دارند.
دیگر فاکتور خطر داخلی تغذیه نامناسب است. تغذیه نامناسب نه تنها باعث افزایش بروز زخم بستر میشود بلکه روند ترمیم زخم را کند میکند. قوام و یکپارچگی نرمال پوست به تغذیه صحیح و ویتامینهای پوست ارتباط دارد. کمبود پروتئین اختلال در خونرسانی بافت و سیستم ایمنی ایجاد میکند که هر دو روند ترمیم زخم را دچار اختلال میکنند. کم آبی نیز روند ترمیم زخم را با مشکل روبرو میکند.
بیماریهای زمینهای سیستمیک نیز ریسک فاکتور بروز زخم بستر میباشد. به طور مثال افراد مبتلا به قند خون و بیماری کلیوی به علت اختلال در گردش خون محیطی، مستعد بروز زخم میباشند. بیماران دارای اختلال ذهنی و شناختی به علت کاهش توانایی درکشان از میزان فشاری که بر اندام هایشان وارد میشود و همچنین عدم توانایی در حرکت دادن خود، مستعد بروز زخم هستند.
بیماران با بیاختیاری ادرار و مدفوع به علت داشتن سوند ادرار و مدفوع و آسیب پوستی ناشی از آنها در ناحیه تناسلی در معرض ابتلا به زخم بستر قرار میگیرند.
برخی بیماریهای ناتوان کننده هستند و به شدت ترمیم زخم را به تاخیر میاندازند، بیماری عروق محیطی وریدی، نقص ایمنی، اختلال کلاژن عروق، سیگار کشیدن، افسردگی و سایکوز و بدخیمی شامل این موارد هستند.
فاکتورهای خارجی
فاکتورهای خطر خارجی شامل عوامل محیطی میباشد. هرگونه فشار و کشیدگی بر روی بافت، عامل خارجی بروز زخم بستر است.
تشخیص زخم بستر
این عارضه معمولاً با معاینه بالینی و بررسی سابقه پزشکی فرد، شناخته میشود. در ادامه به روشهای تشخیص زخم بستر پرداخته میشود:
- ارزیابی پوست: پوست بیمار از نظر علائم زخم بستر مورد بررسی قرار میگیرد. زخمهای بستر معمولاً در نواحی از بدن که تحت فشار هستند (مانند پشت، ران، پاشنه و …) ایجاد میشوند و علائمی مانند قرمزی، درد، خارش و افزایش دمای پوست را نشان میدهند.
معاینه بالینی در زخم بستر با بررسی دقیق فاکتورهای خطر داخلی و محیطی آغاز میشود. در معاینه بیمار تعیین قدرت و تون عضلانی، محدوده حرکتی مفاصل مجاور زخم و بررسی اسپاسم عضلانی و جمع شدگی (کانترکچر) مفصلی ضروری است.
- بررسی فشار خون: برای تشخیص زخم، پزشک فشار خون بیمار را بررسی میکند تا از خونرسانی درست و کافی به تمامی بافتها، اطمینان حاصل کند.
- اندازهگیری عمق زخم: برای تشخیص عمق زخم، پزشک از ابزارهایی مانند پروب، سرنگ یا اعمال فشار برای اندازهگیری عمق زخم استفاده میکند.
بررسی وضعیت تغذیه، کم خونی، بی اختیاری ادرار و مدفوع، اختلالات شناختی، ناهنجاریهای استخوانی، علائم سکته مغزی یا آسیب طناب نخاعی و وضعیت ذهنی و شناختی بیمار نیز جزوی از روند معاینه میباشد.
از آن جایی که تغذیه نامناسب سبب بروز و تشدید زخم میشود، ارزیابی تغذیهای با اندازهگیری سطح آلبومین و پروتئین سرم توصیه میشود. ارزیابی تغذیهای باید هر ۱۲ هفته یکبار تکرار شود. آزمایشات خون برای بررسی کم خونی و فاکتورهای التهابی رد کننده عفونت بافت یا استخوان زیرین نیز میتواند کمک کننده باشد.
روش های تصویر برداری
در صورت لزوم جهت بررسی بیشتر استخوان و بافت اطراف زخم بستر و رد عفونت، میتوان از روشهای تصویربرداری مانند سی تی اسکن، ام آر آی و اسکن استخوان استفاده کرد که بر اساس شرح حال و معاینه بیمار یکی از این روشها توسط پزشک انتخاب میشود.
نمونه برداری
روش تهاجمی نمونهبرداری از استخوان برای بررسی دقیقتر سوی میکروبی عامل عفونت استخوان است تا آنتی بیوتیک موثر تجویز گردد. این روش تشخیصی در مواردی استفاده میشود که شک قوی به عفونت استخوان در زیر زخم بستر وجود داشته باشد.
کشت نمونه سواب زخم برای تجویز آنتی بیوتیک توصیه نمیشود و به علت احتمال مثبت کاذب ممکن است در تجویز نوع آنتی بیوتیک اختلالاتی به وجود آید.
توجه داشته باشید که برخی از علائم عفونت مانند تب و لرز و افزایش گلبول سفید خونی و فاکتورهای التهابی مانند ESR ،CRP در اوایل عفونت زخم بستر شد و ممکن است وجود نداشته باشند. بنابراین بررسی خود زخم از نظر علائم عفونت مانند ترشح چرکی و بوی بد مهمتر است.
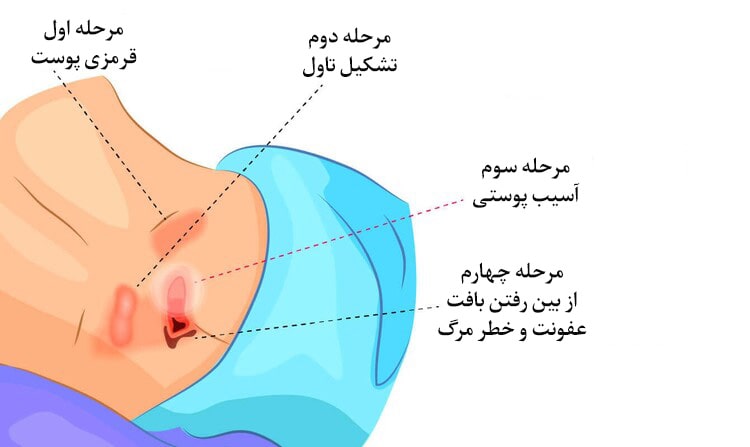
مراحل زخم بستر

بعد از معاینه و بررسی کلی، زخم بستر از لحاظ محل، ظاهر (سیاه، زرد، قرمز، صورتی)، اندازه (طول و عرض و عمق زخم ترجیحا عکس گرفته شود)، مرحله بندی زخم بستر (staging)، وجود ترشحات بافتی و نکروز بافت، وجود بوی بد، لبه زخم برجسته، وجود اسکار و فیبروز بررسی میشود. همچنین سلامت بافت اطراف زخم از لحاظ وجود قرمزی، تورم، ماسره شدن و عفونت قارچی بررسی میشود. مرحله بندی براساس وسعت آسیب پوستی و معاینات اولیه انجام میشود. روشهای مختلفی برای مرحله بندی وجود دارند. یکی از شایعترین مرحله بندیهای شامل مراحل زیر میباشد.
- مرحله یک: هنوز بازشدگی پوست وجود ندارد و فقط تورم و قرمزی دیده میشود.
- مرحله دو: زخم باز وجود دارد و تمام یا قسمتی از ضخامت پوست درگیر است.
- مرحله سه: زخم علاوه بر پوست، بافت زیر پوست شامل لیگامان، تاندون، کپسول مفصلی، فاشیای عمقی را درگیر کرده است، ولی عفونت، آبسه و عفونت استخوان وجود ندارد.
- مرحله چهار: زخم عمیق همراه با آبسه و عفونت استخوان (استئومیلیت) وجود دارد.
هر چه زخم بستر در مراحل پیشرفتهتری باشد درمان و کنترل دشوارتری دارد.
درمان زخم بستر
درمان زخم بستر بر اساس دستورالعمل TIME انجام میشود که شامل اجزای T=tissue به معنی بهبود بافت آسیب دیده، I=inflammation به معنی کنترل التهاب و عفونت، M=moisture به معنی حفظ و کنترل رطوبت بافتی و در نهایت E=edge کنترل و درمان لبههای زخم و بافت اطراف است.
مراقبت جامع در قالب یک رویکرد تیمی منجر به درمان موفقیت آمیز بیماران مبتلا به زخم می شود. با ادغام عملکرد تیم درمانی شامل پزشکان، پرستاران و متخصصین دیگر با خانواده وی و مراقبین، فرمولی کار آمد برای دستیابی به درمان زخم بستر به وجود خواهد آمد. این تیم چند تخصصی شامل متخصص تغذیه، داروساز، پزشک عمومی، ارتوپد، تیم توانبخشی متشکل از پزشک متخصص طب فیزیکی و توانبخشی، کاردرمان، فیزیوتراپیست، پرستار، متخصص داخلی، متخصص پوست، جراح عروق، فوق تخصص انکولوژی، متخصص رادیوانکولوژی و جراح سرطان میباشد. در نظر گرفتن بیمار به عنوان جزوی از تیم درمان، نتایج مراقبت از وی را بهبود میبخشد.
در موارد پیشرفته بیماری از سایر درمانها مانند اکسیژن هایپرباریک، TENS، اولتراسوند، بیوفیزیکال تراپی و درمان فشار منفی زخم و مداخلات جراحی سود میبرد.
انتظار داریم در عرض یک تا دو هفته از شروع درمان شواهدی از بهبود زخم بستر مشاهده کنیم. در صورتی که بعد از ۴ هفته بهبود کافی دیده نشود، از روشهای تهاجمیتر درمان زخم استفاده میشود.
پانسمان زخم بستر
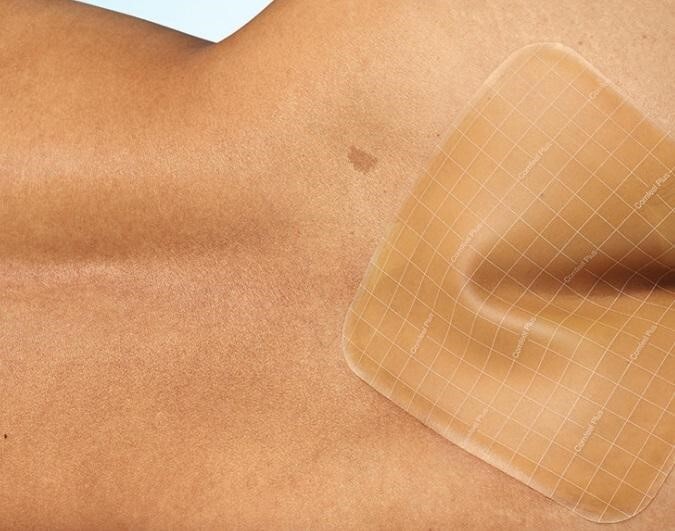
پانسمانها محصولات بهداشتی هستند که زخم بستر را از آلودگی و ضربه حفظ میکنند. از پانسمانها میتوان برای قرار دادن دارو، جذب ترشحات یا پاکسازی زخم هم استفاده کرد. پانسمانها زخم را ایمن نگه میدارند و باعث بهبودی زخم میشوند. امروزه صدها مدل پانسمان برای زخم وجود دارد. این پانسمانها براساس کاری که در درمان زخم انجام میشوند، دستهبندی میشوند. چند مورد از این پانسمانها عبارتند از:
- فیلمهای شفاف
- هیدروکلوئیدها
- هیدروژلها
- هیدرو پلیمر
- فومها
- آلژیناتها
- گاز استریل
تشک زخم بستر
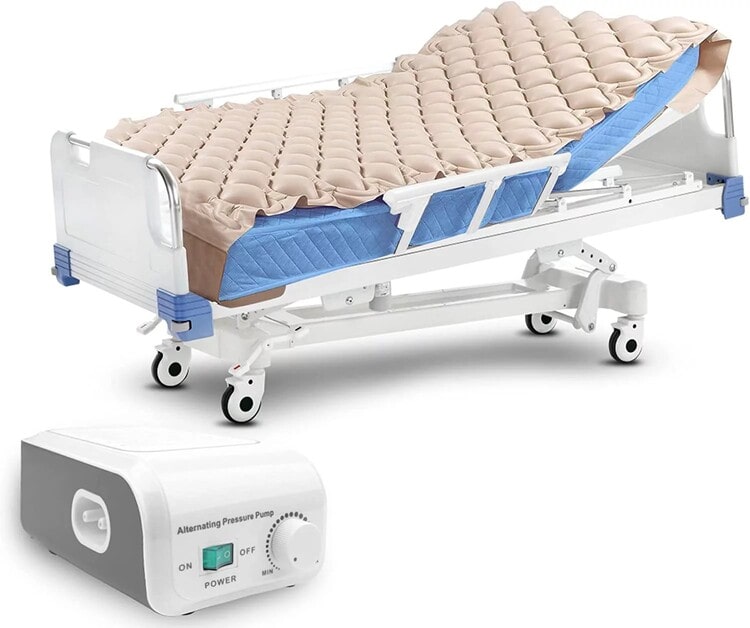
تشک زخم بستر یک تشک مخصوص است که برای پیشگیری یا درمان زخم در بیمارانی که در معرض خطر هستند یا قبلاً دچار زخم بستر شدهاند طراحی شده است. این تشکها با کاهش فشار و اصطکاک بر روی نواحی آسیبپذیر بدن مانند باسن، شانهها، پاشنهها و استخوان دنبالچه، به بهبود زخم یا جلوگیری از ایجاد آن کمک میکند.
لیزر درمانی
زخمهای بستر معمولاً در بیماران بدحال ایجاد میشود. با وجود اینکه روشهای درمانی زیادی برای زخم بستر وجود دارد؛ اما همچنان درمان زخم بستر، فرایندی سخت و زمانبر است. نور لیزر همچنین تأثیر قابل توجهی بر سنتز فاکتورهای رشد مختلف و همچنین تنظیم سطح سیتوکینها دارد که فرآیندهای ایمنی را تسهیل کرده و بر تکثیر سلولها تأثیر میگذارد. LLLT در بهبود زخم نقش دارد و باعث افزایش سرعت بهبودی زخم میشود. (منبع)
تحریک الکتریکی (TENS)
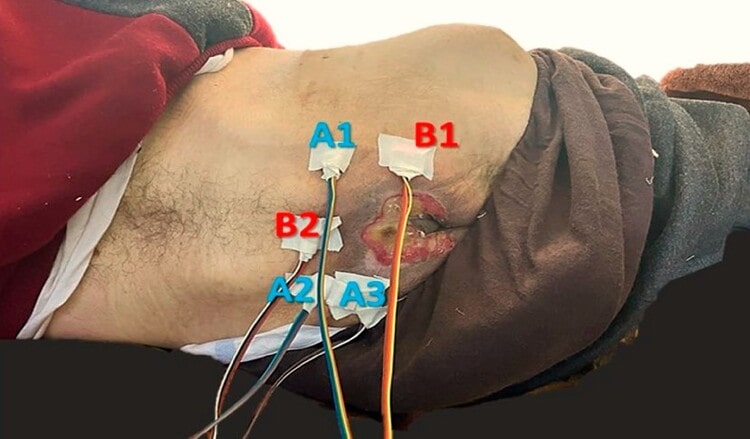
تحریک الکتریکی عصب از راه پوست (TENS) بهبود زخمهای پوستی را تسریع میکند و سیتوکینهای پیش التهابی را مهار میکند. TENS ممکن است باعث کاهش درد زخم بستر شود، اما تاثیر مستقیمی روی روند بهبود زخم ندارد. اگر زخم دردناکی دارید، حتما با پزشک خود درباره روشهای درمان و روشهای التیام درد، مشورت کنید. پزشک ممکن است یک روش یا ترکیبی از چند روش را توصیه کند.
فشار منفی
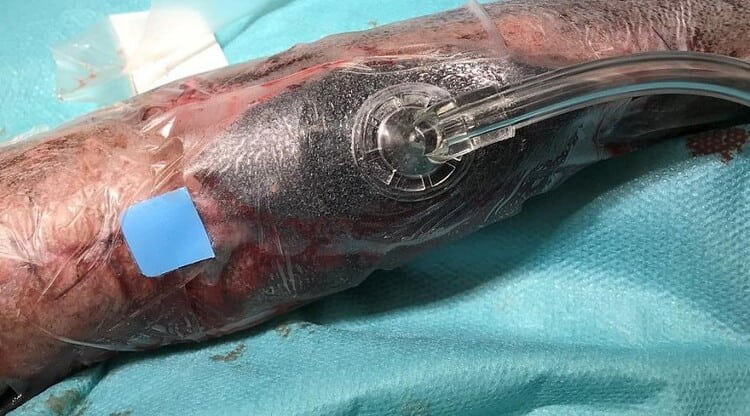
درمان زخم با فشار منفی یک روش پزشکی است که در آن از پانسمان وکیوم برای بهبود و التیام زخم در زخمهای حاد، مزمن، زخمهای سوختگی و زخمهای بستر استفاده میشود. در این روش یک پمپ کوچک روی زخم قرار داده میشود و روی زخم فشار منفی ایجاد میکند. استفاده مداوم از وکیوم به افزایش جریان خون در ناحیه و خارج کردن مایع اضافی از زخم کمک میکند. بسته به نوع یا محل زخم، میتوان به طور مداوم یا متناوب از وکیوم استفاده کرد. درمان زخم با فشار منفی چند روز تا چند ماه قابل استفاده است.
بیوفیزیکال تراپی
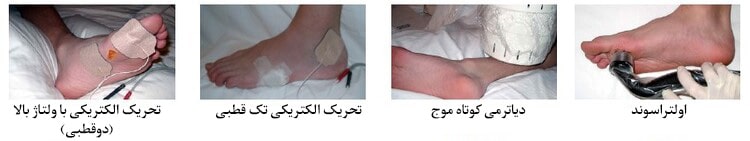
درمان بیوفیزیکی به طیف وسیعی از درمانها اطلاق میشود که از روشهای فیزیکی مانند گرما، نور یا صدا برای بهبود یا تسکین درد استفاده میکنند. برخی از درمان های بیوفیزیکی ممکن است به عنوان یک درمان کمکی در کنار درمان اصلی، برای بهبود زخم بستر استفاده شوند. به عنوان مثال، لیزر درمانی با شدت کم یا درمان میدان الکترومغناطیسی پالسی ممکن است برای بهبود و تسکین درد در ناحیه آسیب دیده استفاده شوند. سونوگرافی درمانی نیز ممکن است برای افزایش جریان خون و ترمیم بافت مورد استفاده قرار گیرد. البته این روشها، معمولاً به صورت درمان کمکی در کنار درمانی اصلی زخم به کار میروند.
دبریدمان زخم بستر
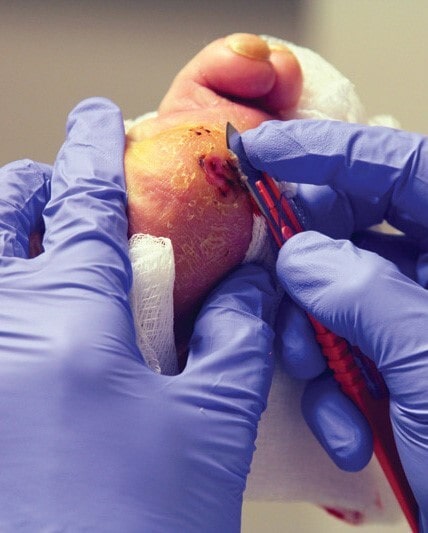
گاهی اوقات باید بافتهای مرده از زخم خارج شوند تا زخم بهبود یابد. این کار تحت عنوان دبریدمان شناخته میشود. اگر مقدار کمی بافت مرده در زخم وجود داشته باشد، میتوان با پانسمانهای خاصی، زخم را بهبود داد.
اگر مقدار بافتهای مرده زیاد باشد، ممکن است استفاده از ابزارهای زیر مورد نیاز باشد:
- استفاده از فشار آب
- امواج فراصوت
- ابزارهای جراحی مانند چاقوی جراحی و فورسپس
جراحیهای زخم بستر
در برخی از موارد، برای درمان زخمهای بستر عمیق، به جراحی نیاز است. چندین روش جراحی وجود دارد که بسته به شدت و محل زخم ممکن است برای درمان زخم استفاده شوند.
- پیوند پوست: این شامل برداشتن پوست سالم از قسمت دیگری از بدن و استفاده از آن برای پوشاندن زخم بستر است.
- بازسازی فلپ: این روش شامل برداشتن پوست، چربی و ماهیچه سالم از ناحیه مجاور بدن و استفاده از آن برای پوشاندن زخم است.
- جراحی استئومیلیت: در این روش استخوان عفونی شده در محل زخم برداشته میشود، زیرا این عفونت میتواند باعث ایجاد دوباره زخم شود.
درمان زخم بستر با اکسیژن هایپرباریک
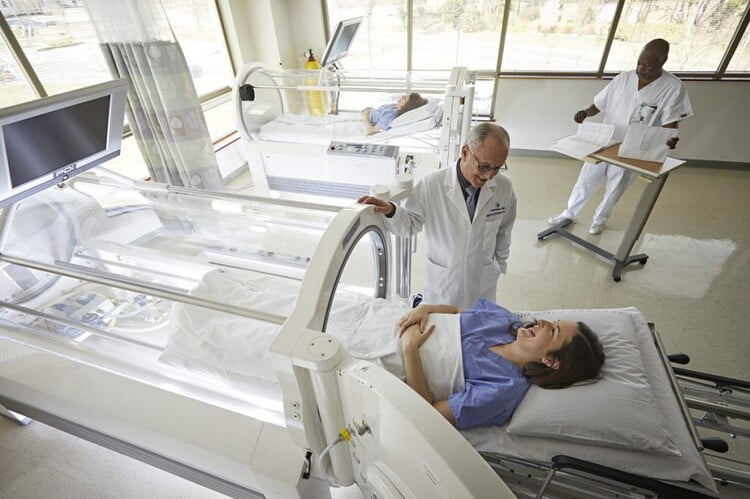
در موارد شدید زخم بستر، ممکن است پزشک برای تامین اکسیژن بافت و برای جلوگیری از مرگ یا نکروز بافت، از اکسیژن درمانی هایپرباریک، استفاده میکند. این روش ممکن است حتی در صورت عدم درمان با روشهای دیگر هم موثر باشد. در طول درمان با اکسیژن هایپرباریک (HBOT)، بیمار اکسیژن خالص را در یک محفظه فشردهسازی خاص یا از طریق یک لوله تنفس میکند. این روش برای غواصانی که به رفع فشار نیاز دارند، مورد استفاده قرار میگیرد.
در بیماران مبتلا به زخمهای مزمن یا درمان ناپذیر، اکسیژن درمانی هایپرباریک میتواند سرعت بهبود پوست را افزایش داده و باعث ترمیم شود. تنفس اکسیژن خالص میتواند سلولهای ایمنی را فعال کند، التهاب را کنترل کند و روند بازسازی بافت را آغاز کند. این روش حتی برای بیماران مبتلا به زخم بستر شدید هم مناسب است.
آموزش صحیح بیمار و همراه وی نسبت به علائم هشدار، حیاتی است
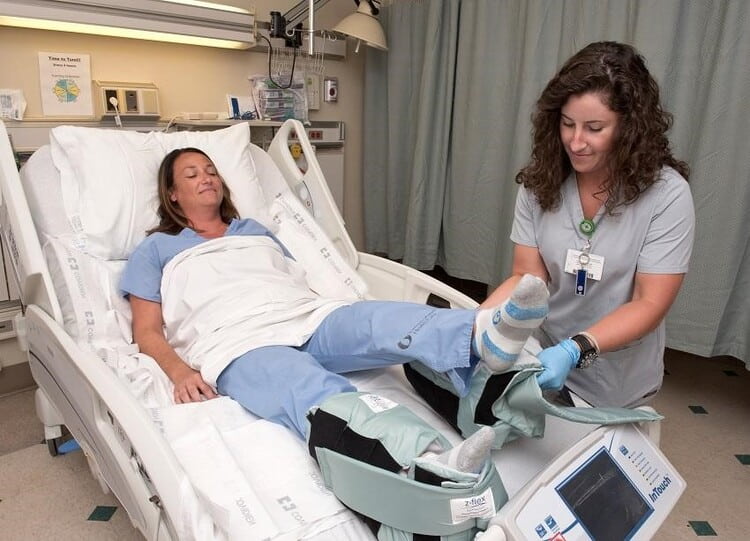
وظیفه همراه بیمار این است که شرایط زخم را بررسی کرده و در صورت تشدید علائم ناگوار هرچه سریع تر پزشک مربوطه را در جریان بگذارد.
استفاده از جایگزینهای تغذیه و پروتئین، آرژنین، ویتامین سی و زینک نیز برای بهبود وضعیت تغذیه بیمار موثر است. کنترل درد نیز در روند ترمیم زخم بستر بسیار موثر است. همراه بیمار میتواند با کنترل رژیم غذایی و همچنین یاد گرفتن تکنیکهای جابهجا نمودن بیمار، احتمال گسترش زخم را بستر را کاهش دهد.
آموزش بیمار و همراه بیمار در زمینه فاکتورهای خطر بروز زخم و روشهای کاهش خطر و همچنین مراقبت دقیق از پوست در نواحی در معرض فشار، مانند برجستگیهای استخوانی نقش مهمی در توانبخشی بیمار دارد.
زخم بستر در بیماران سرطانی
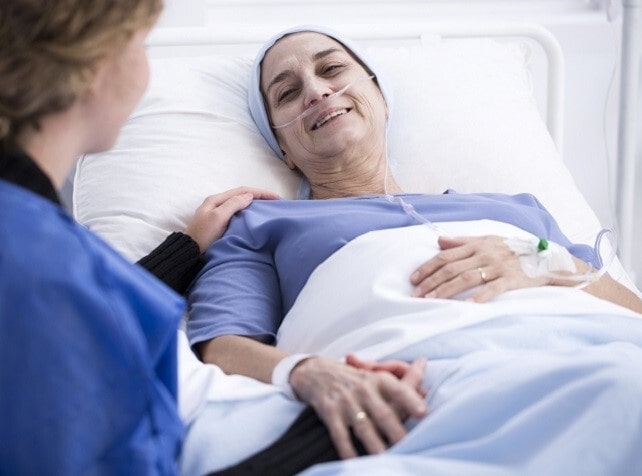
افراد مبتلا به سرطان ممکن است به دلیل ماهیت بیماری و درمانهای مرتبط در معرض خطر ابتلا به زخمهای بستر باشند. سرطان و درمانهای آن میتواند باعث شود بیماران به دلیل محدودیت در تحرک، تغییر در وضعیت تغذیه و هیدراتاسیون و ضعیف شدن سیستم ایمنی، مستعد ابتلا به زخمهای بستر شوند. علاوه بر این، برخی از درمانهای سرطان مانند پرتو درمانی و شیمی درمانی نیز میتوانند باعث آسیب پوستی شوند و این عامل خطر ابتلا به زخمهای بستر را افزایش میدهد.
ارتباط دقیق بین سرطان و زخم بستر پیچیده است و شرایط بسته به عواملی مانند نوع سرطان، مرحله و وضعیت کلی سلامت ممکن است متفاوت باشد. با این حال، بیماران سرطانی میتوانند اقداماتی را برای کاهش خطر ابتلا به زخم بستر انجام دهند، مانند توجه دقیق به مراقبت از پوست، تمیز و خشک نگه داشتن پوست، کاهش فشار روی نواحی استخوانی بدن و استفاده از وسایل تخصصی مانند کوسن، تشک مناسب. این اقدامات به کاهش فشار بر روی پوست و نواحی آسیب دیده کمک میکند.
از این رو بیماران سرطانی نیاز به مراقبت و بررسی دقیقتری دارند تا دچار زخم نشوند، زیرا به شدت در معرض ابتلا به این عارضه قرار دارند.
نقش رژیم غذایی در زخم بستر
بسیاری از افرادی که دچار زخم بستر میشوند دچار سوء تغذیه هستند. سوءتغذیه میتواند به دلیل سن بالا یا شرایط سلامتی رخ دهد. یک رژیم غذایی مغذی و پر پروتئین میتواند از زخم بستر جلوگیری کند یا به بهبود آنها کمک کند. همچنین ممکن است نیاز به مصرف ویتامینها و مکملها داشته باشند. در موارد نادر، افرادی که به شدت دچار سوءتغذیه هستند ممکن است به تغذیه لولهای (تغذیه داخلی) یا تغذیه IV نیاز داشته باشند.
روش های پیشگیری از زخم بستر

متاسفانه زخم بستر یکی از شایعترین علل بستری مجدد در بیماران دارای اختلال در حرکت است. بیمار با زخم شدید حداقل به ۱۸۰ روز مراقبتهای پرستاری نیاز دارند. زخم در بیماران دچار اختلال حرکت مانند شکستگی استخوان لگن باعث افزایش طول بستری بیمار در بیمارستان و افزایش هزینههای بستری میشود. بنابراین پیشگیری در زخم بسیار مهمتر از درمان است.
پیشگیری از بروز زخم بستر بر اساس درمان و کنترل بیماریهای سیستمیک مانند کم خونی و قند خون، کاهش ریسک فاکتورهای محیطی مانند جا به جا کردن مکرر بیماران با اختلال حرکتی و پوزیشن دهی صحیح و همچنین تغذیه مناسب میباشد. کنترل درد و ترک سیگار، کنترل اضطراب و افسردگی بیمار هم در پیشگیری از ابتلا به زخم موثر هستند. در بیماری که به حالت درازکش در بستر است، موقعیت بیمار هر دو ساعت باید تغییر داده شود و از بالشهای متعدد برای کاهش فشار برروی برجستگیهای استخوانی استفاده شود. اگر که بیمار تحمل خوابیدن در وضعیت به شکم (پرون) را دارد، میتوان ساعتی برای کاهش فشار بر روی استخوان ساکروم (استخوان خاجی) بیمار را در این وضعیت قرار داد.
بررسی راههای جلوگیری از ایجاد زخم را در ادامه مطالعه نمایید:
- کاهش فشار: علت اصلی زخم، فشار طولانی مدت به پوست و بافتها است. بنابراین، کاهش فشار بر روی نواحی استخوانی بدن با تغییر مکرر وضعیت بدن، استفاده از وسایل کاهنده فشار (مانند بالش یا تشک) و اجتناب از نشستن یا دراز کشیدن طولانی مدت در یک وضعیت ضروری است.
- پوست را تمیز و خشک نگه دارید: تمیز و خشک نگه داشتن پوست میتواند به پیشگیری از زخم کمک کند. استحمام منظم یا تمیز کردن بدن با اسفنج میتواند به تمیز نگه داشتن پوست کمک کند و استفاده از مرطوب کنندهها نیز برای جلوگیری از خشکی پوست مفید هستند.
- تغذیه و آبرسانی خوب: تغذیه و هیدراتاسیون کافی میتواند به حفظ سلامت پوست کمک کند، همچنین داشتن یک رژیم غذایی متعادل هم به کاهش خطر ایجاد زخم بستر کمک میکند. داشتن یک رژیم غذایی سرشار از پروتئین، ویتامینها و مواد معدنی میتواند باعث بهبودی شود و خطر عفونت را کاهش دهد.
- ورزش و فیزیوتراپی: ورزش منظم و فیزیوتراپی میتواند به افزایش جریان خون و تقویت عضلات کمک کند و این کار از ایجاد زخم بستر جلوگیری میکند.
- مراقبت منظم از پوست: مراقبت و بررسی مرتب پوست میتواند به تشخیص زودهنگام زخم بستر کمک کرده و در این صورت درمان سریعتر صورت میگیرد.
- بیماریهای زمینهای را مدیریت کنید: برخی بیماریها مانند دیابت، بیماریهای عروقی یا آسیبهای نخاعی میتوانند خطر ابتلا به زخم بستر را افزایش دهند. مدیریت و کنترل این بیماریها به جلوگیری از ایجاد زخم کمک میکند.
سوالات متداول
آیا زخم بستر مزمن میتواند باعث سرطان شود؟
زخمهای مزمنی که درمان نمییابند، ممکن است به نوعی کارسینوم سلول سنگفرشی تبدیل شوند. به ندرت زخم پوست منجر به سپسیس میشود.
آیا سیگار کشیدن بر زخم بستر تأثیر میگذارد؟
بله، سیگار یک عامل خطر بزرگ برای زخم است.
آیا استفاده مدام از ویلچر ممکن است باعث بروز زخم بستر شود؟
بله، در افرادی که توانایی حرکتی خود را از دست دادهاند، استفاده مداوم از ویلچر، بدون جابجایی میتواند باعث بروز زخم شود.
آیا ممکن است زخم بستر دوباره عود کند؟
عود زخم بستر در بین افراد مبتلا به آسیب نخاعی بسیار شایع است. باید بدانید که نوع درمانی که برای زخم به کار برده میشود، تاثیری بر تعداد دفعات ایجاد زخم ندارد، ممکن است در همان ناحیه یا ناحیه دیگری از بدن زخم ایجاد شود.
تحقیقات نشان میدهند که زخمهای بستر در نواحی استخوانی بدن بین ۴ تا ۶ ساعت بعد از استراحت مداوم شروع به تشکیل شدن میکنند.
زخمهای بستر مرحله ۱ و ۲ در صورت مراقبت و درمان صحیح، معمولاً بهبود مییابند. درمان زخمهایی که در مرحله ۳ یا ۴ هستند، دشوار است و ممکن است روند درمان مدت زیادی طول بکشد.
بالای ۷۰ سال. افراد مسن بیشتر مشکلات حرکتی دارند همچنین این افراد معمولاً دارای پوستی خشک هستند و نیز احتمال اینکه در اثر بیماری بستری شوند نیز بیشتر است؛ در نتیجه بیشتر هم به زخم دچار میشوند.
ممکن است کودکانی که به دلیل بیماری تحرک زیادی ندارند یا اینکه بستری هستند نیز به زخم دچار شوند.
کرم سیلور سولفادیازین یک کرم ضد میکروبی موضعی است که برای درمان و پیشگیری از عفونت زخمها استفاده میشود. این کرم دیوار سلولهای باکتریایی را از بین میبرد.






دیدگاهتان را بنویسید